変形性股関節症は、関節脱臼治療後の骨頭変形、外傷、炎症、突発性骨頭壊死などに続発する関節症と原因不明なものがあり、その約8割が先天性股関節脱臼、臼蓋形成不全に由来し、特に女性に多いと言われています。
今回は、変形性股関節症の人工股関節全置換術直後から退院するまでのリハビリテーションを70代女性のケースで紹介します。
関連リンク
- 変形性股関節症のリハビリ
- 高齢女性に多い変形性股関節症(1) 症状と原因
- 変形性股関節症(2)城内病院の検査・治療について
- 変形性股関節症(3)人工股関節置換術の前方切開法による最小侵襲手術(MIS)
70代女性の患者様データと変形性股関節症に至る経緯
- 名前・年齢・性別
- 山田しげこ(仮名)さん 70代 女性
- 体型
- 中肉中背でやや太り気味
- 家族
- ご主人と2人暮らし
- 仕事
- 主婦業(家事全般)
- ご希望
- 早く良くなって自宅に戻り家事をしたい。
初めに左足の付け根(股関節部)に痛みを感じたのは、60代後半友人との温泉旅行で観光名所を徒歩で回っていた際。
その後、長時間の家事労働や徒歩移動の後に、時々左股関節の部分が痛くなったが、しばらくすると痛みは和らぐため、特に大きな心配はせずにいました。
70代になると以前よりも家事労働後の痛みが頻繁に生じるようになり、とうとう左足を引きずらないと歩くことができなりました。
変形性股関節症を人工股関節全置換術で治療する
当然日々の家事も思うようにできなくなり、ご主人に連れられて来院。
レントゲン等の検査後に、医師が告げた診断名は「変形性股関節症」。以前のように歩けるようになるためには手術が必要とのことでした。
医師によると、山田さん(仮名)は生まれつき股関節の臼蓋形成不全があり、加齢による老化現象(骨密度の低下、円背姿勢、全身の筋力低下など)によって股関節の変形が進行。
さらには太り気味の体型であることで足への負担が大きくなり痛みの増強に繋がったのではないかとのことでした。
また山田さんの場合、左股関節の変形がかなり進行しているため、人工股関節全置換術(THA)という手術が必要であり、山田さんもこの手術を承諾されました。
人工股関節全置換術(THA:Total Hip Arthroplasty)
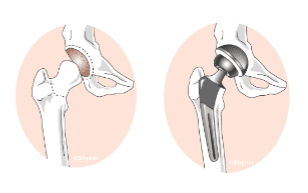 変性した股関節の臼蓋と大腿骨頭を人工関節に置換する手術。
変性した股関節の臼蓋と大腿骨頭を人工関節に置換する手術。
THAの一般的な寿命は約20年と言われており、再置換術の困難さを考慮して適応は60歳以上とされていますが、股関節の状態・日常生活の障害程度により40歳以上から適応とされる場合があります。
変形性股関節症の人工股関節全置換術後1週目のリハビリテーション
山田さんのケースでは、術後のリハビリプロトコール(治療計画・順序)に特に制限はありませんでした。
そこで今後円滑にリハビリテーションを進めていくために、痛みが落ち着いた3日目より早期離床を実施しました。
山田さんはベッドから起き上がることに不安な表情をされていましたが、実際に車椅子へ乗り移ってみると「思っていたよりも痛くなかったです」とおっしゃいました。
翌日には起立・歩行訓練を実施し、多少足を引きずりながらではありますが、平行棒などの支持物があれば介助も必要なく自分の力で歩行できました。
山田さんは「また歩けるようになって嬉しい」と、さらに「旦那が待っているからリハビリ頑張ります」と意気込んでいる様子でした。
術後の深部静脈血栓塞栓症を予防する
術後の代表的な合併症として深部静脈血栓塞栓症があります。
血流不全により深部静脈で発生した血栓が、血流に乗り脳・肺・心臓などに移動し損傷を与える病気です。
山田さんの場合、術後の痛みに加えて血流不良による足の浮腫(むくみ)が出現していて、自分で足を動かすことが難しいために深部静脈血栓塞栓症になる恐れがありました。
そこでリハビリスタッフは、深部静脈血栓症を防ぐために間欠的空気圧迫装置(メドマー)を用いて血流の循環を促進しました。
またベッド上でもできる運動として、足首・足指の上下運動(底背屈運動)を指導しました。
さらに、浮腫軽減を早めるためにポジショニングを実施しました。
ポジショニングとは、クッションなどを活用して身体各部の相対的な位置関係を設定し、目的に適した姿勢(体位)を安全で快適に保持すること。
山田さんの場合、患側(手術した側)の足部に浮腫が出現していたため、クッションを患側足部の下に敷くことで患側下肢が挙上位になるように設定しました。
これらの実践により術後3日が過ぎる頃には浮腫の軽減と痛みの緩和がみられ、少しずつ患側下肢を自分で動かせるようになっていきました。
関連リンク
深部静脈血栓症(エコノミークラス症候群)予防のためのストレッチ
人工股関節全置換術後に必要なリスク管理とは?
人工股関節全置換術(THA)後の最も有名な合併症として「脱臼」があります。
THAでは前方アプローチと後方アプローチという大きく分けて二種類の手術法があり、手術法によって脱臼する禁忌動作も異なります。
山田さんの場合は後方アプローチでの手術であったため、股関節の屈曲・内転・内旋という複合動作で脱臼してしまう可能性がありました。
この複合動作の例としては「腰かけた状態で足を組まない」「低い椅子には座らない」などがあります。
一度脱臼してしまうと再脱臼の可能性が高くなるため、入院中に入念に動作指導を行います。
術後間もない炎症期の運動療法
術後間もない炎症期では、術後早期より実施する患側下肢の可動域訓練・筋力訓練を低負荷で行います。
低負荷での運動療法とは、リハビリスタッフが負荷量をコントロールしながら他動的に且つ非荷重にて患側下肢を動かしていくことです。
変形性股関節症の人工股関節全置換術後2週目以降のリハビリテーション
 術後8日目になると炎症症状も落ち着き、山田さんはベッド上であれば自分で足を動かせるようになりました。
術後8日目になると炎症症状も落ち着き、山田さんはベッド上であれば自分で足を動かせるようになりました。
このように非炎症期になれば運動療法の負荷量を徐々に増加させ、足へ荷重をかけた状態での筋力訓練(スクワット等)を実施します。
術後10日が経過した頃には歩行状態も安定し、短い距離であれば杖でも歩けるようになりました。
入浴も可能となり階段昇降の訓練も取り入れました。
自分でできる動作が目に見えて多くなっていくことで山田さんのリハビリに対する意欲もどんどん向上して、「早く良くなって家の事がしたいです」とおっしゃいました。
退院後の生活を想定したリハビリテーション
手術から1ヶ月半を経過したころ、山田さんは杖に頼ることなく何も支えがない状態でも歩けるようになっていました。
そしてご主人の協力のもと、退院を見据えた試験外泊をすることになりました。前日、リハビリスタッフは再度脱臼のリスクがある禁忌動作の確認と動作指導を行いました。
山田さんは「楽しみ半分、不安な気持ち半分で行ってきます」と少し心配されている様子でした。
試験外泊の後、「自宅での生活で困ったこと」「禁忌動作は守れたか」とお聞きしたところ、「特別困ったことは無かったけど疲れました。やっぱり病院と家では違いますね。」とおっしゃいました。
それを聞いたリハビリスタッフは安心したのと同時に長期入院による体力低下がみられると考え、屋外歩行訓練や自転車エルゴメーター(エアロバイク)による持久力訓練の機会を増やすことにしました。
山田さんはあまり乗り気ではない様子でしたが、慣れ始めた頃には「体重が減ってダイエット出来ているのが嬉しい」と楽しそうに話されました。
その後、二回目の試験外泊を行った際は「疲れもほとんど無いし、何不自由なく過ごせました」と嬉しそうに言われ、その1週間後(手術から約2ヶ月後)に自宅退院の運びとなりました。
退院後は週2回の外来通院にてリハビリテーションを継続されており、現在では日常生活でも支障なく家事をされているとのことでした。
リハビリテーションを終えて ~リハビリスタッフの所感~
前述したように人工股関節全置換術(THA)の最も有名な合併症が「脱臼」です。
その頻度としては初回のTHA術後で1~5%、再置換術で5~15%と言われているため、如何にして一度も脱臼をおこさないようにするかが非常に重要となります。
城内病院ではリハビリ開始と同時に禁忌動作に対する理解と動作指導をそれぞれの患者様に合った方法で行います。
山田さんの場合、「早く良くなって家事をしたい」「今までのように夫と仲良く過ごしたい」という強い思い(目標)とリハビリに対する意欲が非常に高かったことで円滑にリハビリテーションを行うことができました。
当然ですが、痛みというのは主観的なものです。「患者様の主観的な痛みや気持ちを理解できるリハビリスタッフであろう」と私は常に意識して、患者様とのリハビリテーションに臨みます。